[vc_row iw_layout=”wide-bg”][vc_column][vc_row_inner equal_height=”yes” gap=”35″][vc_column_inner width=”1/4″][vc_wp_custommenu title=”ENFERMEDADES OCULARES” nav_menu=”41″][/vc_column_inner][vc_column_inner width=”3/4″][inwave_heading preview_style_1=”” title=”{RETINA Y VÍTREO}”][vc_column_text]La especialidad denominada retina y vítreo, trabaja en la retina que es un tejido sensible a la luz situado en la superficie interior del ojo, es como una pantalla donde se proyectan las imágenes.
La luz que incide en la retina desencadena reacciones químicas y eléctricas que se convierten en impulsos nerviosos que van hacia el cerebro a través del nervio óptico. La retina posee una estructura muy compleja, se compone de varias capas de neuronas interconectadas mediante sinapsis.
La retina es el tejido neural que recubre la superficie interior del ojo, como si éste fuera una habitación y la retina el papel pintado.
La retina no es un tejido normal, sino un trocito de cerebro encargado de recoger las imágenes. Al estar compuesto por células cerebrales, organizadas en capas muy estructuradas, cualquier cosa que la afecte supondrá un problema visual grave.
Algunas enfermedades de retina y vítreo:
[/vc_column_text][/vc_column_inner][/vc_row_inner][vc_row_inner equal_height=”yes” gap=”35″][vc_column_inner width=”1/3″][vc_empty_space][/vc_column_inner][vc_column_inner width=”1/3″][inwave_heading preview_style_1=”” title=”{Enfermedades de la Retina}”][/vc_column_inner][vc_column_inner width=”1/3″][/vc_column_inner][vc_column_inner][/vc_column_inner][/vc_row_inner][vc_row_inner][vc_column_inner width=”1/2″][inwave_item_info style=”style1_4″ preview_style4=”” title=”{Retinopatía Diabética}” description=”Daño producido a causa de la descompensación metabólica de la diabetes.” icon_size=”50″ align=”center” img=”3323″][/vc_column_inner][vc_column_inner width=”1/2″][inwave_item_info style=”style1_4″ preview_style4=”” title=”{Agujero Macular}” description=”Pequeña ruptura en la mácula, la parte del ojo responsable de la visión central.” icon_size=”50″ align=”center” img=”3320″][/vc_column_inner][/vc_row_inner][vc_row_inner][vc_column_inner width=”1/2″][inwave_item_info style=”style1_4″ preview_style4=”” title=”{Desprendimiento y Desgarro de Retina}” description=”Separación espontánea de la retina, puede causar ceguera.” icon_size=”50″ align=”center” img=”3319″][/vc_column_inner][vc_column_inner width=”1/2″][inwave_item_info style=”style1_4″ preview_style4=”” title=”{Edema Macular}” description=”Acumulación en la mácula de líquido en la retina.” icon_size=”50″ align=”center” img=”3322″][/vc_column_inner][/vc_row_inner][vc_row_inner][vc_column_inner width=”1/2″][inwave_item_info style=”style1_4″ preview_style4=”” title=”{Membranas epiterrianas}” description=”Desarrollo de una membrana celular translúcida sobre la zona central de la retina.” icon_size=”50″ align=”center” img=”3319″][/vc_column_inner][vc_column_inner width=”1/2″][inwave_item_info style=”style1_4″ preview_style4=”” title=”{Complicaciones por la uveítis}” description=”Factores de riesgo por padecer de uveitis.” icon_size=”50″ align=”center” img=”3322″][/vc_column_inner][/vc_row_inner][vc_empty_space][vc_row_inner gap=”35″][vc_column_inner width=”1/2″][vc_video link=”https://www.youtube.com/watch?v=Q63e3knahyE”][/vc_column_inner][vc_column_inner width=”1/2″][inwave_heading preview_style_1=”” title=”{RETINOPATÍA DIABÉTICA}” sub_title=”Es la enfermedad vascular más frecuente de la retina, Se origina por el daño producido en los vasos retinianos a causa de la descompensación metabólica de la diabetes. Con lleva a una pérdida de visión que, en ocasiones, puede llevar a la ceguera. Es la principal causa de ceguera en el mundo.”][inwave_accordions layout=”accordion2″ preview_style2=”” item_active=”-1″][inwave_accordion_item title=”Síntomas”]Con el mantenimiento de elevados niveles de glicemia, las paredes de los vasos retinianos se alteran y se vuelven más permeables, dejando pasar fluido al espacio extracelular.
En casos más avanzados, se produce una proliferación de vasos sanguíneos anómalos que originan hemorragias.
La presencia de sangre en el espacio vítreo (un gel transparente que rellena el globo ocular), hace que éste se vuelva opaco, causando disminución de la visión, que en general, se produce de manera brusca.
Cuanto más años de evolución se lleve más posibilidades hay de desarrollar una retinopatía
Con frecuencia, el paciente no es consciente de la enfermedad hasta que el daño es severo, de ahí la importancia de realizar revisiones periódicas de la retina.
Los síntomas de retinopatía diabética pueden ser:
- Visión borrosa y pérdida gradual de la visión
- Visión de manchas o “moscas volantes”
- Sombras o áreas de visión perdidas
- Dificultad para ver de noche
[/inwave_accordion_item][inwave_accordion_item title=”Tratamiento”]La población diabética debe realizar un control estricto de su glicemia, de la presión arterial, del colesterol y los triglicéridos
Existen otros factores que influyen negativamente en la retinopatía diabética como la obesidad, el tabaquismo y el sedentarismo.
Estos pacientes requieren de revisiones periódicas de la retina, ya que, generalmente, la retinopatía diabética no provoca síntomas hasta que la lesión es severa.
La retinopatía puede afectar a la macula (zona central de la retina responsable de la visión de detalle) o a su periferia.
Según la zona afectada y el grado de desarrollo de la enfermedad, los especialistas disponen de diferentes opciones de tratamiento, como la fotocoagulación con láser, las inyecciones intravítreas o la cirugía (vitrectomía)
Otras complicaciones visuales asociadas a la diabetes, como el glaucoma o las cataratas, requieren de tratamientos específicos.[/inwave_accordion_item][/inwave_accordions][/vc_column_inner][/vc_row_inner][vc_row_inner gap=”35″][vc_column_inner width=”1/2″][inwave_heading preview_style_1=”” title=”{AGUJERO MACULAR}” sub_title=”El agujero macular es por lo general una consecuencia del envejecimiento, por lo que suele afectar a personas mayores de 60 años. El proceso de envejecimiento tiene dos efectos concretos en la estructura del ojo. Por un lado, la mácula, que es la parte central de la retina, se hace cada vez más delgada. Por otro, se contrae el humor vítreo, una sustancia gelatinosa que en condiciones normales ocupa todo el interior del globo ocular. A lo largo de este proceso cabe la posibilidad de que una parte del humor vítreo permanezca adherido a la mácula en vez de despegarse, de modo que tira de ella. Esto, unido al adelgazamiento de la mácula, favorece que la tensión generada produzca el desgarro de la parte central de la retina. Un agujero macular es una pequeña ruptura en la mácula, la parte del ojo responsable de la visión central. Además de la edad, la miopía, el trauma ocular, ciertas lesiones oculares o un proceso inflamatorio ocular de larga duración son otros factores de riesgo de sufrir un agujero macular.”][inwave_accordions layout=”accordion2″ preview_style2=”” item_active=”-1″][inwave_accordion_item title=”Síntomas”]En la fase inicial de formación del agujero macular se produce una alteración de la visión que se traduce en visión borrosa, neblinosa o con ondulaciones. Si éste se agranda aún más puede aparecer un punto negro y distorsión en la visión central, que será tanto mayor cuanto mayor sea el área de la mácula que ha resultado afectada.
Cualquiera de estos síntomas de llevar a consultar inmediatamente con un oftalmólogo para que realice un estudio en profundidad de la estructura del ojo y en caso de que se confirme el diagnóstico pueda procederse a tratarlo de forma inmediata.[/inwave_accordion_item][inwave_accordion_item title=”Tratamiento”]El tratamiento del agujero macular es siempre quirúrgico y se realiza mediante un procedimiento denominado vitrectomía, con el fin de despegar el humor vítreo adherido a la mácula y de acuerdo al tamaño del agujero, se realizaran diferentes técnicas quirúrgicas para tratar no sólo de cerrarlo, sino de lograr la regeneración de las capas de la retina.
[/inwave_accordion_item][/inwave_accordions][/vc_column_inner][vc_column_inner width=”1/2″][vc_video link=”https://www.youtube.com/watch?v=COu1kB-5Cg0″][/vc_column_inner][/vc_row_inner][vc_row_inner gap=”35″][vc_column_inner width=”1/2″][vc_video link=”https://www.youtube.com/watch?v=EEAoGa6zNpQ”][/vc_column_inner][vc_column_inner width=”1/2″][inwave_heading preview_style_1=”” title=”{DESPRENDIMIENTO DE RETINA}” sub_title=”El desprendimiento de retina es una enfermedad ocular que se produce por la separación espontánea de la retina neurosensorial del epitelio pigmentario. Al no causar dolor y, en muchos casos, no ir acompañado al inicio de pérdida de visión, es importante estar alerta ante los síntomas de un desprendimiento de retina, aunque éstos sean aparentemente inofensivos.”][inwave_accordions layout=”accordion2″ preview_style2=”” item_active=”-1″][inwave_accordion_item title=”Síntomas”]Estos síntomas, que suelen aparecer sucesivamente, son:
- Visión de moscas volantes (puntos negros que se mueven al mover el ojo). Son causadas por las modificaciones del vítreo
- Visión de destellos luminosos. Es un síntoma de mayor importancia, que refleja la existencia de tracciones sobre la retina. Suele aparecer cuando ya se ha producido la rotura
- Visión de una cortina negra que cae por alguna zona del campo visual. Se produce cuando ya existe un desprendimiento de retina, por lo que la consulta con un oftalmólogo debe ser inmediata
- Distorsión en las imágenes y posterior disminución importante de la agudeza visual. Este síntoma aparece si se daña la zona central de la retina (mácula)
Es importante que la población de riesgo se someta a revisiones oculares periódicas, como mínimo, una vez al año.
Además, la aparición súbita de moscas volantes o un aumento brusco de las ya existentes, así como la aparición de destellos luminosos o de cualquier otro de los síntomas descritos, debe ser motivo de consulta urgente con un oftalmólogo.[/inwave_accordion_item][inwave_accordion_item title=”Tratamiento”]Es muy importante hacer un diagnóstico lo más rápido posible, ya que las posibilidades de mejora son mayores si no se llega a desprender la mácula o área central de la retina.
Es aconsejable realizar un tratamiento preventivo con láser cuando existen desgarros de la retina, aunque aún no hayan provocado un desprendimiento.
Este tratamiento preventivo con láser también puede ser útil para pacientes de alto riesgo, con lesiones degenerativas retinianas periféricas, que puedan acabar en una ruptura de la retina.
Existen diferentes técnicas quirúrgicas, en función del grado y de la fase de desprendimiento de retina:
- Fotocoagulación con láser. Mediante el láser, se causan quemaduras controladas alrededor de la zona desprendida. Estas quemaduras acaban por cicatrizar y sellan la rotura retiniana, evitando que el humor vítreo se infiltre entre ambas capas
- Vitrectomía. Consiste en la extracción del humor vítreo del interior del ojo. Posteriormente se aplica la retina utilizando líquidos pesados y realizando láser desde el interior del ojo.
- Cirugía escleral. Se coloca una banda de silicona sólida alrededor de la capa más externa de la pared del ojo (la esclera) para mantener una presión externa sobre el globo ocular, que facilite el cierre de la rotura
[/inwave_accordion_item][/inwave_accordions][/vc_column_inner][/vc_row_inner][vc_row_inner gap=”35″][vc_column_inner width=”1/2″][inwave_heading preview_style_1=”” title=”{EDEMA MACULAR}” sub_title=”El edema macular se produce por la acumulación en la mácula de líquido que sale de los vasos sanguíneos que alimentan la retina, bien porque éstos son anómalos o porque sus paredes son demasiado delgadas, lo que causa su dilatación y aumento de la permeabilidad. Lo habitual es que se trate de una complicación de diferentes patologías oculares, como la retinopatía diabética, trombosis venosa de la retina, degeneración macular asociada a la edad, uveítis, entre otras. Las causas más frecuentes son la retinopatía diabética y el edema secundario a trombosis venosas de la retina.”][inwave_accordions layout=”accordion2″ preview_style2=”” item_active=”-1″][inwave_accordion_item title=”Síntomas”]Hay que tener en cuenta que la mácula es la parte central de la retina y permite enfocar y ver con detalle cualquier objeto, permitiendo realizar actividades como leer, ver la cara de las personas, coser, enhebrar una aguja, etc.
En consecuencia, los síntomas del edema macular afectan a la visión central, pudiéndose apreciar visión borrosa, distorsión de las líneas, alteración en la forma de los objetos. Si no se trata adecuadamente, el paciente puede llegar a tener muy limitada la visión central.[/inwave_accordion_item][inwave_accordion_item title=”Tratamiento”]El tratamiento del edema macular dependerá de cuál sea la causa, el grado de evolución y si es focal o difuso; y se determinará en función de las características de cada paciente. Dentro de las opciones terapúeticas se encuentran: tratamiento farmacológico con colirios, o inyecciones intraoculares y perioculares. Entre estos medicamentos destacan los denominados antiangiogénicos y esteroides, que actúan sobre el factor de crecimiento endotelial.
Los fármacos intraocualres permiten controlar la inflamación del centro de la macula.
Otras opciones de tratamiento se centran en la fotocoagulación con láser de los puntos de los vasos sanguíneos en los que se produce la pérdida de líquido que se acumula en la mácula alterando su funcionalidad.
En los casos más graves puede ser necesario realizar una cirugía de vitrectomía.
La vitrectomía es una intervención quirúrgica en la que se extrae el gel transparente que llena el globo ocular (humor vítreo) para acceder a la retina y tratar los vasos anómalos y eliminar las posibles bandas fibrosas que puedan ejercer una tracción sobre la retina, con el subsiguiente riesgo de que se desgarre y se produzca un desprendimiento de retina.[/inwave_accordion_item][/inwave_accordions][/vc_column_inner][vc_column_inner width=”1/2″][vc_video link=”https://www.youtube.com/watch?v=JPsejooQ_QQ”][/vc_column_inner][/vc_row_inner][vc_row_inner gap=”35″][vc_column_inner width=”1/2″][vc_video link=”https://youtu.be/k0x1XzYFkLk”][/vc_column_inner][vc_column_inner width=”1/2″][inwave_heading preview_style_1=”” title=”{EDEMA MACULAR DIABÉTICO}” sub_title=”El edema macular ocurre en personas que tienen vasos sanguíneos con fugas en la retina. Esto se conoce como retinopatía diabética. El edema macular ocurre cuando estos vasos sanguíneos dañados pierden líquido en la mácula, lo que hace que se hinche. El edema macular puede causar visión borrosa y desteñida.”][inwave_accordions layout=”accordion2″ preview_style2=”” item_active=”-1″][inwave_accordion_item title=”Sintomas”]En sus primeras etapas, el edema macular a menudo no muestra signos de advertencia. Si no se trata, el edema macular puede empeorar, causando cambios en su visión y posiblemente conducir a la pérdida de la visión. La detección temprana del edema macular es la mejor manera de prevenir la pérdida de visión.
Esto es lo que debe buscar:
- Pequeños parches de pérdida de visión
- Los colores parecen estar “lavados” o cambiados
- Las líneas rectas se ven dobladas o torcidas
Incluso si no tiene síntomas, debe hacerse un examen ocular con dilatación cada año. Un examen ocular dilatado es la única forma de saber si la diabetes está afectando su retina o mácula.
FACTORES DE RIESGO
La siguiente lista incluye algunos de los factores que pueden ponerlo en mayor riesgo de edema macular:
- Tener diabetes por más de 10 años.
- Niveles altos de azúcar en sangre y niveles altos de glucosa en sangre en ayunas.
- Otros factores de riesgo para edema macular incluyen presión arterial alta, colesterol elevado y fumar.
[/inwave_accordion_item][inwave_accordion_item title=”¿Cómo se ve una retina saludable?”]En una retina sana se ven todas las estructuras sin ningún tipo de alteración.
Una mácula sana parece una hendidura en la retina.
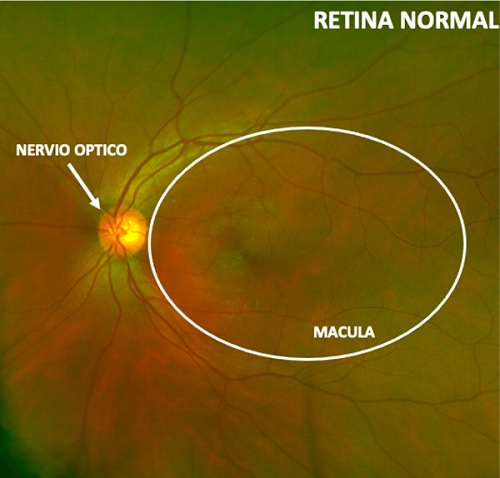 [/inwave_accordion_item][inwave_accordion_item title=”¿Cómo se ve una retina con edema macular?”]En un ojo con edema macular, los vasos sanguíneos gotean. El líquido se acumula en la retina y la mácula. Esto hace que la mácula se hinche y se hinche. Con una mácula hinchada, puede ser difícil ver detalles finos
[/inwave_accordion_item][inwave_accordion_item title=”¿Cómo se ve una retina con edema macular?”]En un ojo con edema macular, los vasos sanguíneos gotean. El líquido se acumula en la retina y la mácula. Esto hace que la mácula se hinche y se hinche. Con una mácula hinchada, puede ser difícil ver detalles finos
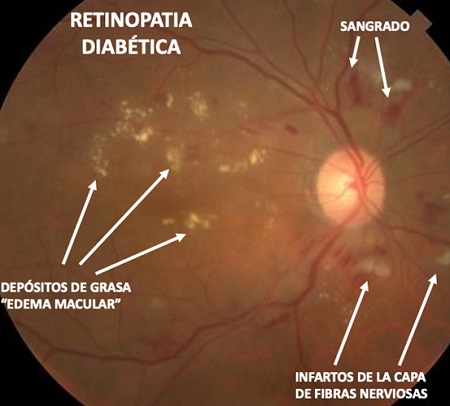 [/inwave_accordion_item][/inwave_accordions][/vc_column_inner][/vc_row_inner][vc_row_inner gap=”35″][vc_column_inner width=”1/2″][inwave_heading preview_style_1=”” title=”{UVEITIS}” sub_title=”La uveítis es una inflamación de la úvea, membrana que envuelve el interior del globo ocular y que se encarga de la nutrición del ojo por dentro. La uveítis es una de las causas de ceguera más importantes en el mundo, debido al contacto íntimo que tiene la úvea con partes importante del ojo como el nervio óptico y la retina. Lo mas importante de las uveítis, es que en un gran porcentaje se encuentran asociadas a enfermedades sistémicas que aun no se han manifestado y/o diagnosticado.”][inwave_accordions layout=”accordion2″ preview_style2=”” item_active=”-1″][inwave_accordion_item title=”Sintomas”]Los síntomas de la uveítis son diferentes según la zona de la úvea que se encuentra afectada.
[/inwave_accordion_item][/inwave_accordions][/vc_column_inner][/vc_row_inner][vc_row_inner gap=”35″][vc_column_inner width=”1/2″][inwave_heading preview_style_1=”” title=”{UVEITIS}” sub_title=”La uveítis es una inflamación de la úvea, membrana que envuelve el interior del globo ocular y que se encarga de la nutrición del ojo por dentro. La uveítis es una de las causas de ceguera más importantes en el mundo, debido al contacto íntimo que tiene la úvea con partes importante del ojo como el nervio óptico y la retina. Lo mas importante de las uveítis, es que en un gran porcentaje se encuentran asociadas a enfermedades sistémicas que aun no se han manifestado y/o diagnosticado.”][inwave_accordions layout=”accordion2″ preview_style2=”” item_active=”-1″][inwave_accordion_item title=”Sintomas”]Los síntomas de la uveítis son diferentes según la zona de la úvea que se encuentra afectada.
- Si se trata de la parte anterior, podemos notar una mayor sensibilidad a la luz(fotofobia), enrojecimiento de los ojos, visión borrosa o dolor ocular
- Si la zona afectada es la parte posterior, es probable que no notemos dolor, aunque sí pérdida de visión o visión de moscas volantes.
Existen diversos tipos de factores causantes de la uveítis:
- Enfermedades infecciosas como la toxoplasmosis (la causa mas frecuente de uveítis en Colombia). Este proceso deriva en una paulatina destrucción de la retina que si afecta a la mácula (parte central de la retina), puede provocar una pérdida importante de visión de tipo irreversible
- Enfermedades reumáticas de origen inflamatorio y no degenerativo, que afectan principalmente a jóvenes, como la artritis reumatoide, espondilitis anquilosante, entre otras.
- Enfermedades autoinmunes causadas por virus, gérmenes o factores ambientales, como la sarcoidosis o la enfermedad de Behçet, una patología de origen desconocido que provoca llagas y alteraciones en la piel.
- Traumatismos
La mayoría de los afectados por una uveítis tienen entre 20 y 50 años.[/inwave_accordion_item][inwave_accordion_item title=”Tratamiento”]Existen diferentes tratamientos según la tipología y localización de la uveítis:
- La uveítis anterior se trata, en la mayoría de los casos, con colirios antiinflamatorios
- La uveítis posterior no infecciosa se combate con esteroides administrada por vía oral o mediante infiltraciones alrededor del ojo
- Las formas crónicas de uveítis pueden requerir el uso de fármacos inmunomoduladores
- La cirugía no es un tratamiento habitual para curar la uveítis, pero puede ser eficaz para controlar complicaciones asociadas que genero una uveítis que no se diagnosticó y/o se trató a tiempo, como las cataratas o el glaucoma (que afectan al segmento anterior), el desprendimiento de retina, la opacidad vítrea o el edema macular (que afectan al fondo del ojo)
Habitualmente es necesaria la colaboración de un médico internista, infectólogo y/o reumatólogo que complemente el estudio y tratamiento de la enfermedad causante de la uveítis. En algunos casos, el tratamiento de estas patologías o infecciones puede ayudar a prevenirla.[/inwave_accordion_item][/inwave_accordions][/vc_column_inner][vc_column_inner width=”1/2″][vc_video link=”https://youtu.be/diNfpfHz2Hc”][/vc_column_inner][/vc_row_inner][vc_row_inner][vc_column_inner][vc_btn title=”SOLICITE SU CITA” shape=”round” align=”center” el_class=”popmake-3281 pum-trigger”][/vc_column_inner][/vc_row_inner][/vc_column][/vc_row]
